カテゴリー『クローン病』に投稿した記事の再投になります。
※カテゴリー『潰瘍性大腸炎』だけ閲覧される方向けです。
クローン病と潰瘍性大腸炎の患者数
クローン病は現在およそ7万人、潰瘍性大腸炎はおよそ20万人の患者さんがおり、潰瘍性大腸炎のほうが圧倒的に多いです。
いずれも炎症性腸疾患(IBD)であり、共通点も多いですが、細かな違いから症状も治療もQOLも変わってきます。
《クローン病と潰瘍性大腸炎の病変の違い》
クローン病(Crohn’s Disease:CD)
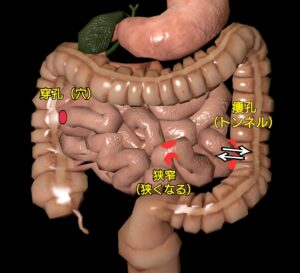
病変範囲は口から肛門までの消化管全体です。炎症により縦長の潰瘍『縦走潰瘍』や、縦横に走る潰瘍や潰瘍によって囲まれた腸の粘膜がもり上がり、丸い石を敷き詰めたように見える状態『敷石状病変』、腸管が狭くなる『狭窄』などが特徴です。
症状
主な症状は発熱、下痢、腹痛、体重減少、倦怠感や貧血など。
クローン病は浅い粘膜から炎症が起こりますが、潰瘍ができ、さらに腸管壁の深い部分まで炎症がおよぶと様々な腸管合併症を引き起こします。
腸管合併症としては狭窄(腸が狭くなること)、穿孔(せんこう:穴が空くこと)、瘻孔(ろうこう:腸と腸、腸と他の臓器へトンネルを形成して繋がること)、外瘻(がいろう:瘻孔が外へ向かい皮膚を破り体外へのトンネルができること)、膿瘍(膿が溜まること)、肛門病変(痔瘻、肛門周囲膿瘍)などがあります。
瘻孔が膀胱や腎臓、肝臓、子宮などの他臓器へ繋がってしまったり、穿孔(穴)によって腸管内容物が腹腔内に漏れることで腹膜炎や、膿瘍(膿の溜まり)が波及して髄膜炎や、お腹の中で破れて腹膜炎になるなど命の危険に関わるケースもあります。
腸管外合併症として、『アフタ性口内炎』、『結節性紅斑』、『壊疽性膿皮症』、『強直性脊椎炎』、『関節炎』、『胆石・腎結石』などがあります。
腸管外合併症詳細はコチラ↓
下痢や腹痛などの症状が強い『活動期』と、症状が安定している『寛解期』を繰り返すことが多く、病状が安定しても再び悪化(再燃)することがあるため、再燃予防のため、寛解維持目的として長期に薬を服用する必要があります。根治もできないため薬からの離脱からは不可能です。
経過を診るために寛解していても内視鏡検査は定期的に行います。
潰瘍性大腸炎(Ulcerative Colitis:UC)
大腸粘膜に炎症が起こり、びらん(ただれ)や潰瘍ができる病気です。
主な症状は下痢、粘血便、腹痛などですが、ほかに発熱、倦怠感、体重減少、貧血などの症状がみられることもあります。
とりわけクローン病と違いかなりの粘血を伴う下痢便が強いです。
病変部位は原則、大腸だけですが、腸管以外にもクローン病と同様、『関節炎』、『結節性紅斑』、『壊疽性膿皮症』などの合併症が生じる場合があります。
潰瘍性大腸炎ではクローン病と同様に、下痢や粘血便、高熱や腹痛などの症状がある状態を『活動期』、症状が安定している『寛解期』を繰り返すことが多く、やはり再燃予防や寛解維持目的として長期に薬を服用する必要があります。根治もできないため薬からの離脱からは不可能です。
また、経過が長い症例では大腸ガン発症のリスクが高まりますので定期的な内視鏡検査が必要です。
※クローン病も大腸ガンになりやすいですが、潰瘍性大腸炎のほうがリスクは高いです。
原因はいずれも自己免疫異常による腸管への攻撃によって引き起こされ、合併症も同様のものがありますが、クローン病との大きな違いは3点。
①病変範囲が潰瘍性大腸炎では大腸のみ。
②潰瘍はできるものの瘻孔はできない。
③小腸に病変はないので栄養障害にはなりにくい。
になります。
潰瘍性大腸炎でも穿孔や痔瘻になるケースもありますが、基本的には起きないくらい稀です。
※手書きイラストなので大雑把なのはご容赦ください
検査・診断の違い
・クローン病の診断を単独で行える検査はありません。問診、診察に加え、血液検査、便検査、内視鏡や小腸造影、注腸造影、CTやMRIなどの画像検査を行って診断します。
特に内視鏡検査の重要度は高く、クローン病か潰瘍性大腸炎か特定するために先述した縦走潰瘍などの病変の種類の有無、『肉芽腫』の有無などの確認が潰瘍性大腸炎と区別するために必要な材料となります。
・潰瘍性大腸炎も診断を単独で行える検査はありません。
問診、診察に加え、血液検査、便検査、内視鏡検査などを行って診断します。
※血液検査でクローン病か潰瘍性大腸炎かわかる、新しい検査がありますが、これのみで確定されることはありません。判断材料の1つとして新しく導入されます。
関連記事はコチラ↓
血液検査でクローン病か潰瘍性大腸炎かがわかるようになります。※2023年初春時の情報
※2023年初春頃の時点。現在は多くの病院で実装されています。
潰瘍性大腸炎のほうが比較的、確定診断はしやすいですね。
病変範囲や症状、診断の観点だけでみますとクローン病のほうが酷いように伺えますが、決してそうとは限りません。
特に、潰瘍性大腸炎の場合ではクローン病よりもQOLが低くなりがちな点が強いでしょう。
治療の違い
クローン病、潰瘍性大腸炎は共に、免疫異常の原因が不明で根治できる治療法は未だありません。そのため、治療目標は寛解導入と寛解維持、寛解期をいかに長く維持してQOLの向上させるかが目標になります。
いずれの治療も『寛解導入療法』と『寛解維持療法』の2つのステップがあります。
①寛解導入療法は炎症を速やかに抑えて安定した状態にする治療です。
②寛解維持療法は安定している寛解期を長期に継続させるための治療です。
・まずは寛解導入治療ですが、この段階で使用する薬剤には標準治療薬として『5-ASA製剤』、そしてプラス『ステロイド製剤』、『免役抑制剤』があります。
これもクローン病と潰瘍性大腸炎どちらも共通ですが、いずれも『ステロイド製剤』は寛解導入のみに使用します。また、『5-ASA製剤』はクローン病と潰瘍性大腸炎とは少し違う薬剤を用います。
こちらは別途、当カテゴリーにて記事にしますね。
・寛解維持治療で使用する薬剤にはクローン病と共通する『免役調節剤』、そして寛解導入、維持のどちらにでも使用できる薬剤として標準治療薬である『5-ASA製剤』、『生物学的製剤』がありますが、潰瘍性大腸炎だけに適応のお薬として『JAK阻害剤』があります。
※新しくクローン病にも適応されたものもあります。
また、生物学的製剤は種類が豊富でほとんどはクローン病と同じお薬になりますが、一部は潰瘍性大腸炎でしか適応されないものもあります。
こちらも別途記事にします。
また、潰瘍性大腸炎ではステロイド製剤を使用することが多いです。
薬物療法以外に『血球除去療法』という治療法もあり、こちらは寛解導入にと寛解維持にも行われます。
手術の適応
内科的治療で効果が認められない重症の場合、穿孔や中毒性巨大結腸症(腸管が風船のように拡張してしまって機能していない状態)、大腸ガンを合併した場合は手術が行われます。
クローン病も潰瘍性大腸炎もおおむね同様ですね。クローン病の場合はこちらは参照ください↓
また、頻繁に入退院を繰り返し通常の日常生活が送れない場合や再燃を繰り返してステロイドから離脱できず、QOLが著明に低下している場合も手術の適応となります。
潰瘍性大腸炎の手術は再燃予防のために、正常部分も含め大腸を全部摘出する場合が多いです。
手術方法は小腸で便を溜める袋(回腸嚢)をつくり、これを肛門管とつなぎ合わせて肛門機能を温存する手術が主流です。
一時的にはストーマ(人工肛門)となりますが、現在では永久ストーマになることはあまりありません。
この術式は少し特殊で、クローン病ではあまり行われません。クローン病でも大腸型の場合で大腸を全摘する場合には行われますが、クローン病の場合、肛門部病変が重症ですと永久ストーマになることがあり、この場合回腸嚢は作りません。
この術式の詳細も別途記事にします。
ざっとですが、クローン病と潰瘍性大腸炎の違いは以上になります。
治療方針や目標はどちらも共通ではありますが、細かな違いから治療法に差異があります。
カテゴリー『潰瘍性大腸炎』はコチラ↓
カテゴリー『クローン病とは?』はコチラ↓