『クローン病と確定診断されたら』と重複するお話ですが、以前は触れていなかった受給者証の細かなところ、とくに医療費について意外と知られていないことなど、ご説明していきたいと思います。
※都道府県によって違うこともありますので、あくまでも参考にしていただいて、正確なことはお住まいの各種機関へお問い合わせをしてくださいませ。
さて、まずはおさらいです。
『特定疾患医療受給者証』とは?
特定疾患医療受給者証とは、『国が指定する難病』に罹患した対象者が、住所地を管轄する保健所へ申請し、認定を受けることで発行され、医療費の助成を受けられるものです。
受給者証の見本↓
管轄によって微妙にレイアウトが異なります。
国が指定する難病とは
難病法の2つの条件を満たす難病を指します。
- ①難病定義
- ・発病の機構が明らかでないこと
- ・治療方法が確立していない希少な疾病
- ・当該疾病にかかることにより、長期にわたり療養を必要とすること
- ※ただし、がんや精神疾患、感染症、アレルギー疾患など、個別の施策体系が樹立されているものは除く
- ②指定難病
- ・患者が本邦において一定の人数(人口の0.1%程度)に達しないこと(※)
- ・客観的な診断基準(またそれに準ずるもの)が確立していること
- ※人口の概ね1/1,000(0.1%)程度に該当する数と厚生労働省令において想定している
とされています。
ようするに難病は単に一般的に「治療が難しい病気なんだよね~」という病気の俗称ではなく、明確に法律によって定められた病気のことを指し、定義上『難病』でない病気はどれだけ治療が難しくとも難病とは言いませんし、該当しません。たとえば治療が困難な癌であったりしても難病法の範疇でなければ難病ではありません。
難病のすべてを知っているわけではないのでちょっと正確なことはわかりませんが、①は満たしていても②は満たしていない難病もあります。
②の患者数が人口の0,1%を超えている(数が多い)場合は、『難病』ではあっても『指定難病』ではありませんので、特定疾患医療受給者証の対象からは外れることになります。
例)
『関節リウマチ』は指定難病ではありませんが(患者数が多く、症状の程度も難病という枠ではないと判断されている)、『悪性関節リウマチ』は指定難病です。
そのため、『関節リウマチ』は受給者証はなく、一般的な高額医療に対する補助制度があるだけです。
難病と認められていないからといって、軽いというわけではないし、患者本人は辛いのですけど、国のお金は無尽蔵ではないので難しくですが仕方のないところもありますね。
IBDはどちらの条件も満たしているため、対象となります。
『特定疾患医療受給者証』があるとどういうメリットがある?
指定難病は治療法が特殊で、一般的な治療ではありません。長期間に渡り、高額な治療を継続する必要があります。
生物学的製剤などでは一回で数十万円も医療費がかかることもあります。こんな治療を続けていたらすぐに破産してしまいますよね。
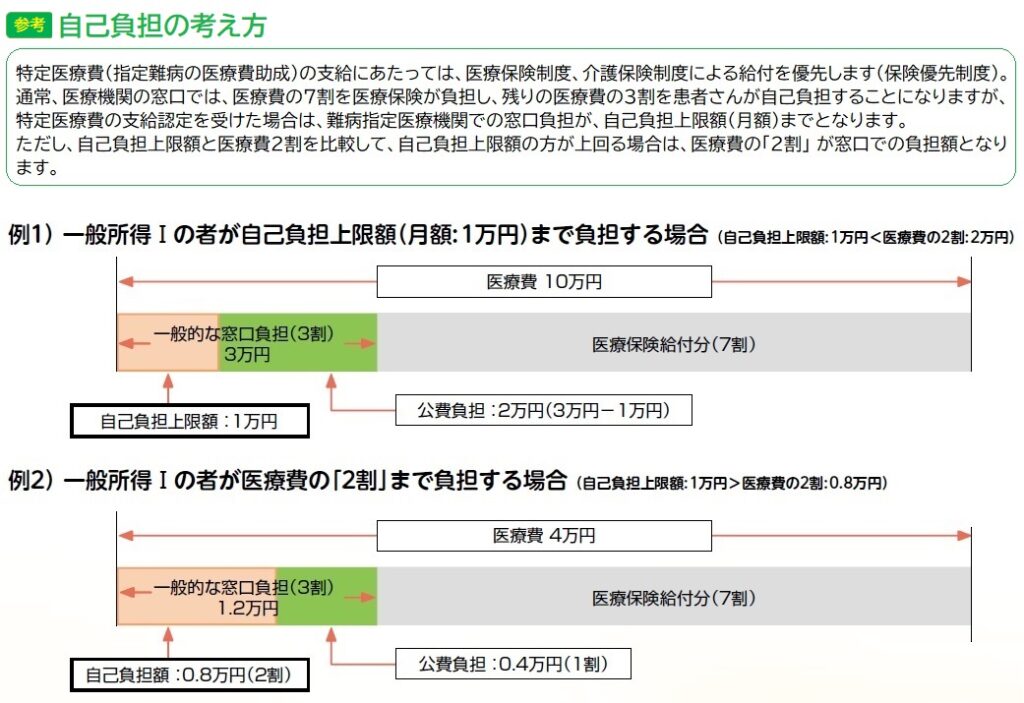
なので、『指定難病』に限っては医療費の患者負担額を軽減できるようにした証明書が『受給者証』で、これには負担額には上限が設けられており、その額を超えて医療費を請求されることはない、そうした助成が受けられるようになります。
そのため、受給者証の取得は治療上必須となります。
たとえば上限が1ヶ月あたり2万円だった場合、どんな検査をしても、どんな治療をしても、どんな手術をしても、自己負担額は2万円です。
※適応される病気はあくまてまも指定難病であり、それ以外の怪我や病気には適応されません。
※また、あくまでも対象となるのは医療費であり、ベッド代は対象外です。そのため、1日6000円の部屋に30日入院したら180000円は自己負担になります。
保険の見直しも肝要ですね。最近は一年間入院・手術歴がなければ加入できる保険もあります。
個人的には入院給付金は日額8000円~10000円にして契約すると赤字にならずに安心できます。
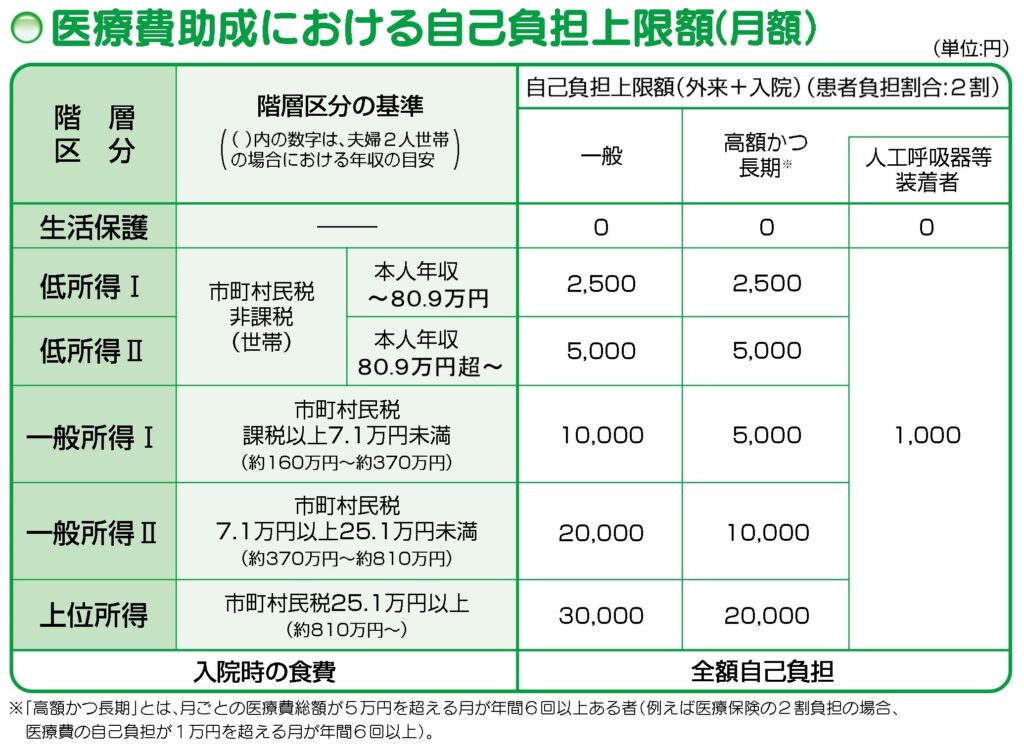
自己負担額の上限はどうやって決まる?
世帯収入や納税額によって自己負担限度額の上限が1~3万円と決まっています。
たとえば私の場合は5000円と最下限です。私の収入で最上限の30000円でしたら生活できません。このように、保健機関(保健所)の審査によって、収入が多い方は上限が高め、収入が少ない方は上限が低め、という形に決まります。
※この上限は毎年の特定疾患医療受給者証の更新の際に収入や、病態の重さ、程度によって変わることがあります。ここが要注意ポイント。次回お話します。
※参照元難病情報センター/指定難病患者への医療費助成制度のご案内
ここまでがおおむね以前お話した内容かと思います。
ここから先は追加分。新規申請の流れや医療費の工面などについてお話していきます。
新規申請に必要なこと
まず、申請には当然のこと、指定難病であるという確定診断が必須になります。
確定診断された後に申請がはじめてできるようになるわけですが、申請の流れとしては、
- ① 難病指定医に臨床調査個人票(診断書)を主治医に記入してもらう。
- ② 必要書類をそろえ、お住まいの市区町村へ申請する。
- ③市区町村から都道府県へ書類が送付され、 審査が行われる。
- ④ 認定された方には指定難病医療受給者証が発行される。
になります。
この、①の診断書とは、インフルエンザなどに感染した際に会社に提出するような一般的な診断書ではありません。
発症年月日や、どのような検査を実施したか、どのような治療を実施したか、家族に同疾患はいるか、自分でできる日常生活の水準はどれくらいか、事細やかな項目のある専用の診断書で、これを『臨床調査個人票』といいます。これは毎年必要になるので覚えておきましょう。
『申請書(特定医療費支給認定申請書)』一式は、住民登録がされている居住地の保健所等で入手できます。
問い合わせしてみましょう。
②の必要書類とは、保険証や住民票、市町村民税の課税状況が確認できる書類収などになります。
必要になるものは個人によって差異がありますので(収入や扶養家族など)自分の場合にはどれが必要かは、申請書一式にフローチャートやチェックリストが記載された説明書がついておりますので、きちんと確認しましょう。
不備があると後から書類をまた郵送しないといけないため、受給者証が届くのがとても遅くなってしまいます。
③都道府県が受給者証を発行するため、都道府県による差異もあります。(審査に必要な項目など)
④おおむね3ヶ月ほどで郵送されてきます。
※届くまで時間がかかる、というところが大きなポイントになります。
受給者証が届くまでの間の治療費・病院と相談しよう!!
ここがみなさん最初に不安になるところですね。受給者証がないと高額な適切な治療が受けられない、と思い込んでいる方も少なくないのですが、病院との相談によって対応可能です。
法的システムとしては、受給者証がない場合の難病治療費にはどうしても助成はなく、患者自己負担になります。
しかし、受給者証が届くのを待っていたら手遅れになってしまうケースもございます。
病院側に相談しますと、後払いにしてくれたり、分割払いにしてくれたり、高額ではない標準治療薬と栄養療法によって悪化を食い止める方針をとったり、法的システムがないので病院によってまちまちではありますが、患者さんの状態に応じて対応してくれますので、受給者証明がないからといって最初から治療を諦めるという判断はしないほうが望ましいです。
また、受給者証が届きましたら過去に支払った分と上限額の差額分は払い戻しがあり返金されますので、先に出すことに変わりはありませんが大部分は戻ってきます。
とにかく!諦めずに相談しましょう。
医療費が用意できない!!そんなときに活用できる、難病に限らず利用できる医療費の公的制度
※私はこれを活用しました。
・高額療養費制度は『限度額適用認定証』で窓口負担の軽減も可能
※私はこの制度知らなかったので後から還付でした。
②高額医療費貸付制度
※医療費を借りれるってことも私は当時は知らなかったです。
③付加給付制度
※自分のときどうしたかさっぱり覚えてませんので、ちょっと具体的な説明ができずすみません。
この計算式はとても複雑なので解説はできません。国税庁などで調べてみてください。
⑤その他
・『世帯合算』
申請は保険証記載の保険支部になります。
・『多数回該当』
申請は保険証記載の保険支部になります。
・『自立支援医療制度』
⑤その他のほうはいずれもなかなか条件が合いにくいものではありますが、こうした制度もございます。
まとめ
難病情報センターはコチラ↓