潰瘍性大腸炎で手術が必要になるのはどんなとき?主な術式を簡単に整理
さて、今回は外科的治療についてです。
潰瘍性大腸炎では、基本は内科治療が中心ですが、状態によっては手術が必要になることがあります。
ただ、「手術になるのはどんなときか」、「どんな術式があるのか」は、薬の話より少しわかりにくい分野です。
これは、潰瘍性大腸炎の手術が「ただ腸を切る」だけではなく、術後の排便機能やQOLに深く関わる再建術まで含むため、少し特殊でわかりにくい分野だからです。
私自身は潰瘍性大腸炎ではないので体験談ではなく、今回はIBDプラスやガイドラインなどを参考に、個人ブログとして基本情報を整理してみます。
潰瘍性大腸炎で手術が必要になるのはどんなとき?
ここはまず、『絶対的適応』と『相対的適応』に分けるとわかりやすいです。クローン病の外科的治療でも同様でしたね。
・絶対的適応
すぐに手術を考えなければならない状態としては、大腸穿孔、大量出血、中毒性巨大結腸症 が代表的です。
また、重症・劇症で強力な内科治療をしても改善しない場合 も(準)緊急手術の適応になります。
さらに、大腸癌や high-grade dysplasia(高度異型) も、手術適応として扱われます。
・相対的適応
すぐ命に関わるわけではなくても、難治例でQOLが大きく下がっている場合、薬の副作用が重い場合、狭窄・瘻孔・低異型度病変などで将来的な問題が大きい場合 には、待機的に手術が検討されます。
壊疽性膿皮症や小児の成長障害など、腸管外合併症がきっかけになることもあります。
絶対的とか相対的とか言われてもよくわからないかもしれませんね。
ありていに、潰瘍性大腸炎の手術は、「ただ”薬が効かなかったら最後にやるもの”というだけではなく、”命に関わる緊急の場面”と、”長期的なQOL”や”癌リスク”を考えて行う待機手術の両方がある」、ですね。
潰瘍性大腸炎の主な術式
ここは、『今の標準術式』と『その他の術式』に分けると読みやすいです。
・標準術式
潰瘍性大腸炎の主な標準術式は、
大腸全摘・回腸嚢肛門吻合術(IAA)
大腸全摘・回腸嚢肛門管吻合術(IACA)
です。
どちらも大腸を全摘し、小腸で作った回腸嚢を肛門側につなぐ術式で、現在の標準はこの2つとされています。
IAA は直腸粘膜抜去を行い、病変をよりしっかり切除する根治性が高い術式です。通常は一時的回腸人工肛門を作ることが多いです。
人工肛門の増設を含めて数回を分けて段階的に回腸嚢を作る方法、ですね。
IACA は肛門管粘膜を一部温存するため、IAAより術後の排便機能がやや良好とされる一方、残存粘膜の炎症再燃や癌リスクがわずかに残ります。人工肛門を介さず1期的に行えることもあります。
回腸嚢とはどんなものか、イメージイラスト画像を自作してみましたので、イラストを見ながら解説します。
※以下の画像は、回腸嚢の作成過程をわかりやすくするためのイメージ図です。実際の術野写真ではなく、説明用の模式図として作成しています。
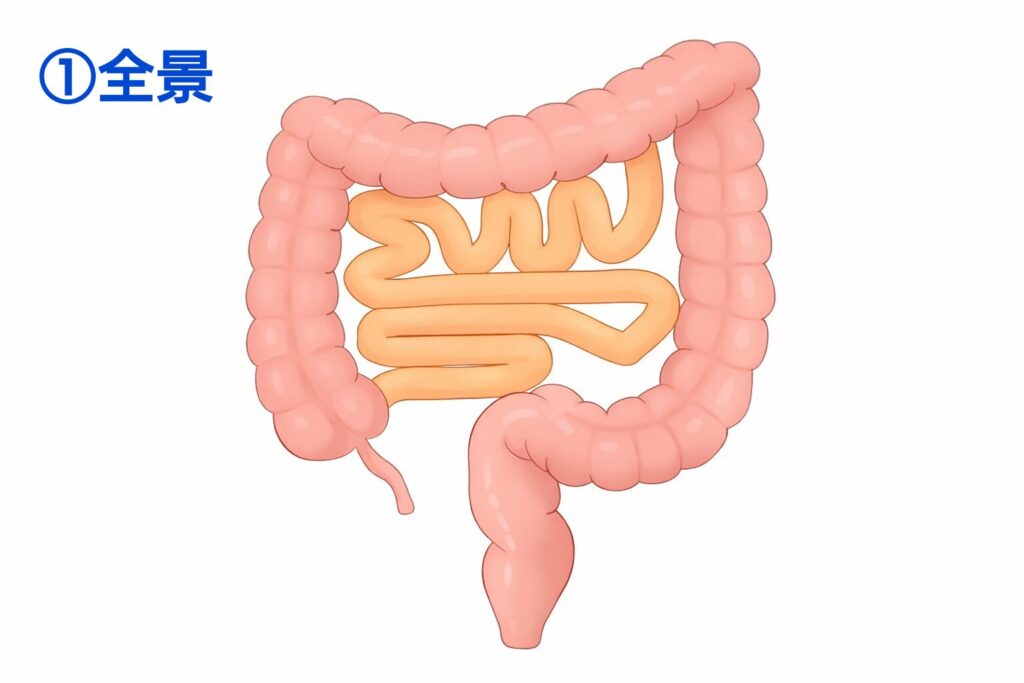
まずは術前の状態の全景です。ここから大腸を全摘し、回腸嚢を作っていきます。
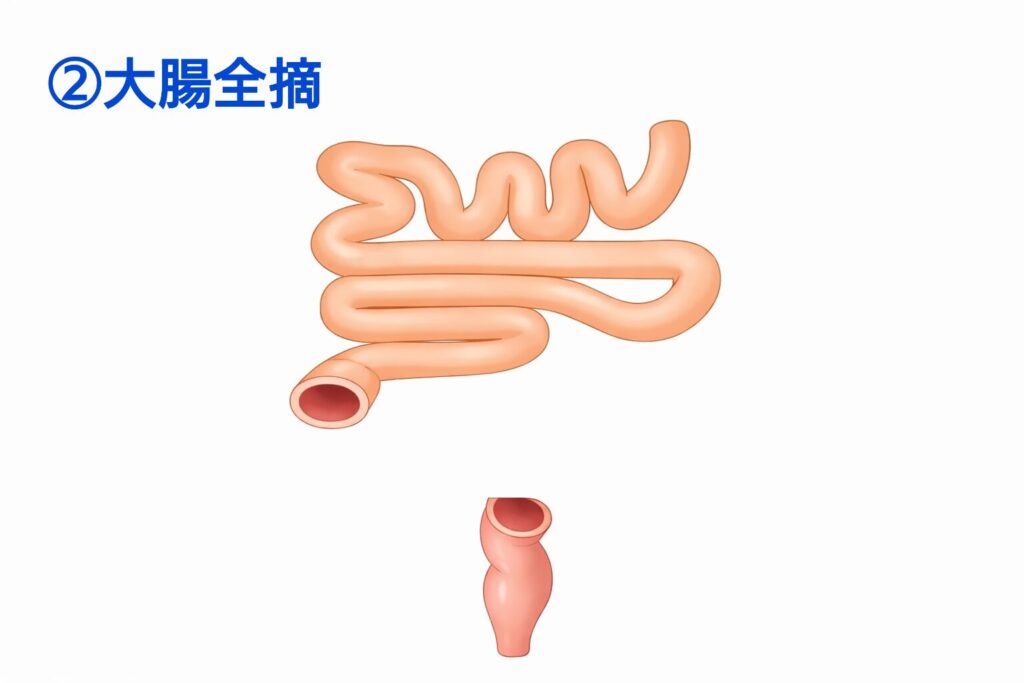
IAAとIACAとで細かい違いはありますが、いずれも大腸を全摘し、肛門機能を活かしながら小腸で便をためる部分を作ってつなぐ、というのが基本の考え方です。
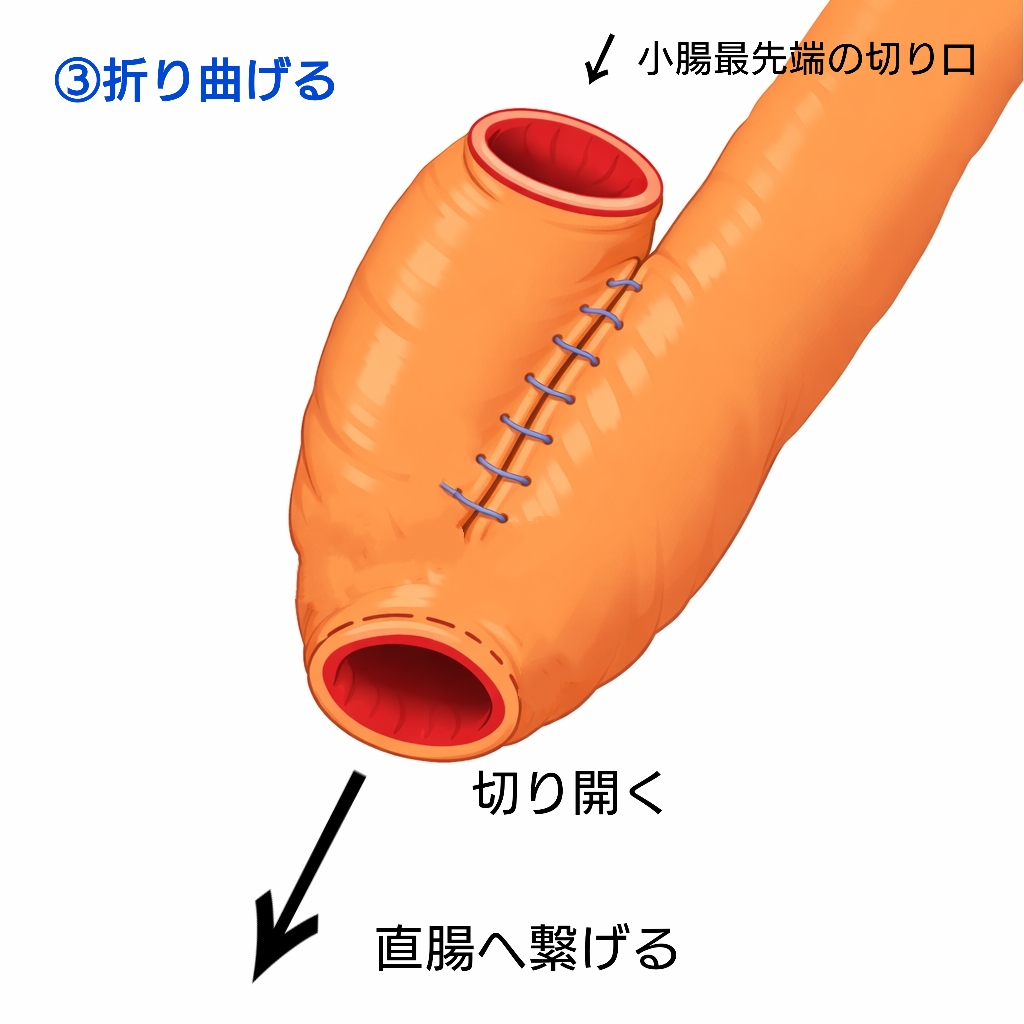
ここが少しイメージしにくいところですが、小腸の末端を折り曲げて、重なった部分を縫い合わせることで、便をためる袋状の部分を作っていきます。
さらに、折り曲げた側に直腸とつなぐための開口部を作り、小腸のいちばん先端の切り口は閉じます。
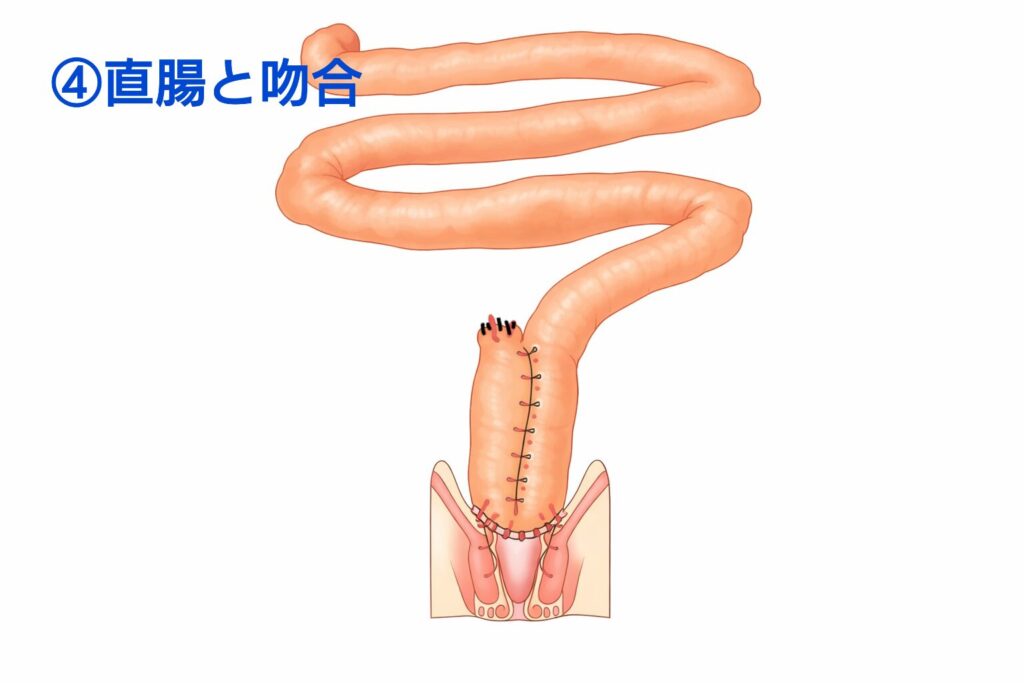
最終的に、このようにして繋ぎ合わせます。
おおざっぱにいうと、大腸を失ったあとに、便を少しためるおける働きをしてくれる袋を小腸の末端を使って作るイメージです。
回腸嚢のあるなしは、術後の排便機能やQOLに大きく関わります。
回腸嚢があることで、便をためる働きがある程度補われるため、ない場合に比べて便意を少し我慢しやすくなり、排便回数や便失禁のリスクの軽減が期待されます。
実際に私が潰瘍性大腸炎の知人から聞いている体験談では、個人差はありますが、術後の排便回数は1日6回前後に落ち着いている方もいました。
・その他の術式
そのほかに、
結腸全摘・回腸直腸吻合術(IRA)
大腸全摘・永久回腸人工肛門造設術
結腸亜全摘+回腸人工肛門造設術(分割手術)
などがあります。
IRAは、高齢者や直腸炎症が軽い症例で選ばれることがありますが、残存直腸の再燃や癌化リスクがあり、現在は標準というより限定的な位置づけです。
永久回腸人工肛門は、肛門機能が保てない場合や下部直腸癌合併例、高齢者などで選ばれます。
また、全身状態が悪い重症例や緊急手術では、いきなり最終再建まで行わず、結腸亜全摘+人工肛門 でまず全身状態を立て直し、後から再建する分割手術になることもあります。
クローン病でも大腸全摘なら回腸嚢を作るの?
ここはすごく大事なポイントです。
結論からいうと、同じIBDでもクローン病では回腸嚢再建は潰瘍性大腸炎ほど一般的ではありません。
理由は、クローン病は再発や瘻孔形成、肛門病変 が問題になりやすく、回腸嚢を作っても長期的な維持が難しく、トラブルが起きやすいからです。
何故、トラブルが起きやすいか。
それは、クローン病では、手術で悪い部分を切り取っても、その「つないだ場所」が術後の潰瘍の再発の起点になりやすいことが大きな問題なのです。
実際、術後再発は吻合部に集中しやすく、内視鏡的再発確認は術後1年で70〜90%に達するという報告もあります。
背景には腸内細菌や便などの腸内容物の刺激、腸間膜側に残る炎症、吻合部の物理的ストレスなどが関わると考えられています。
だからこそクローン病では、必要な手術は行うものの、傷や吻合部をできるだけ増やさないこと、そして術後も内視鏡で早めに確認して再燃を見逃さないことが重要になります。
※私自身、何度も手術をしている中で、医師から「可能な限り傷や吻合部を作らないこと」は、常々説明を受けています。
※可能な限り、というのは必要性のある手術さえ避けるという意味ではありません。手術を回避できると判断された場合には無理に手術をしないという判断であり、その判断は医師がします。
そのため実際、回腸嚢肛門吻合術(IPAA/IAA系)は潰瘍性大腸炎の標準術式として広く行われていますが、クローン病では基本的に標準術式とはされていません。回腸嚢関連の炎症や瘻孔、最終的なストーマ化が問題になることもあります。
つまり、
UCでは「大腸を取ったあと、小腸で袋を作ってつなぐ」が標準の話になりやすい。
一方で、
CDでは「大腸を取ったあとも、回腸嚢を作るのが当然」ではない。
という違いがあります。
潰瘍性大腸炎の「標準術式」をそのままクローン病にも当てはめて考えない、と認識しておいたほうがわかりやすいと思います。
まとめ
潰瘍性大腸炎の手術は、ただ「薬が効かなかったら最後に行うもの」というだけではなく、命に関わる緊急の場面で必要になることもあれば、長期的なQOLや癌リスクを考えて待機的に検討されることもあります。
主な標準術式は、回腸嚢肛門吻合術(IAA)と回腸嚢肛門管吻合術(IACA)で、どちらも大腸を全摘したうえで、小腸を使って便をためる回腸嚢を作り、肛門側につなぐ方法です。
一方で、同じIBDでもクローン病では回腸嚢再建は潰瘍性大腸炎ほど一般的ではなく、同じ「大腸を取る手術」でも考え方がかなり違います。
潰瘍性大腸炎の外科治療を理解するうえでは、
「どんなときに手術が必要になるのか」
「どんな術式があるのか」
「クローン病とは回腸嚢の位置づけが違うこと」
この3つを分けて考えると整理しやすいと思います。
※参考元
IBDプラス、IBDの外科的治療~治療の選択肢としての手術~、IBD Japan「炎症性腸疾患の手術について Q&A」PDFなどの公開情報をもとに整理しています。
サクッと潰瘍性大腸炎の症状・治療の概要を知りたい方はコチラ↓



コメント